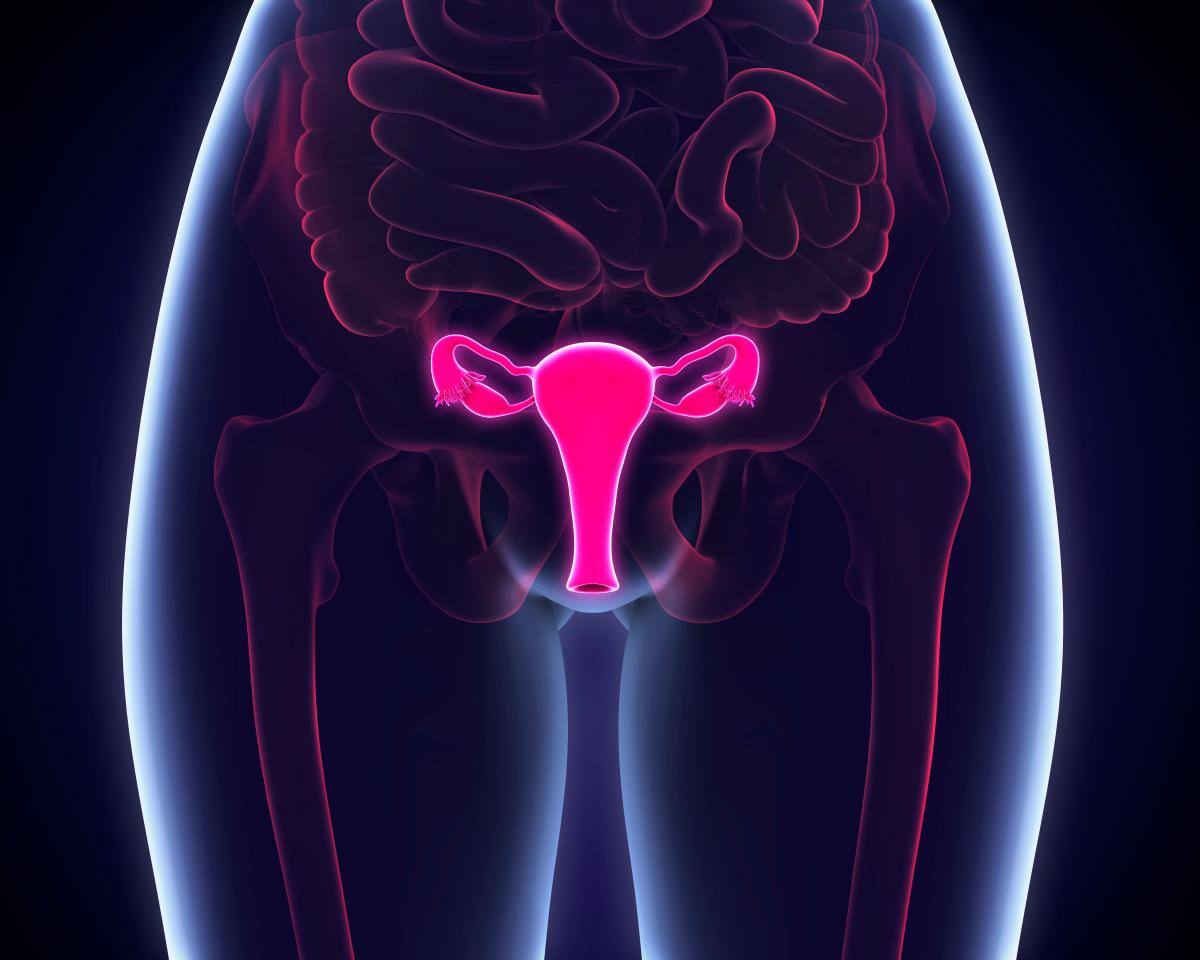
El cuello o cérvix es la porción más inferior del útero y se encuentra en estrecho contacto con la vagina. Por ende, es una región que se enfrenta a todas las injurias a las que se expone el aparato genital femenino con el medio externo. Esta zona a su vez tiene dos regiones que se conocen como exocérvix y endocérvix. Siendo el primero el que continúa con la vagina y se halla revestido por una capa más gruesa protectora estratificada y el segundo por una sola capa adelgazada, que se continua con la cavidad endometrial o cavidad uterina donde se aloja y crece el feto ante una fecundación.
El punto exacto donde pasa de exocérvix a endocérvix se denomina zona de transformación y es sumamente importante porque es aquí donde hace sus estragos el virus del papiloma humano (VPH-HPV), produciendo las lesiones intraepiteliales escamosas y el cáncer. Este VPH se trasmite sexualmente, siendo altamente prevalente en nuestra población y es responsable del 90% de los canceres de cérvix, pero también se ha encontrado asociado a cáncer de vulva, vagina, ano, pene, cavidad oral y esófago.
Al menos el 90% de las mujeres con vida sexual activa estarán infectadas alguna vez y 6 de cada 10 hombres sexualmente activos son portadores del mismo. La mayoría de las infecciones son asintomáticas. La ventaja que tiene el VPH en muchos de los pacientes, incluyendo hombres y mujeres, es que puede curarse espontáneamente antes de los 2 años posteriores a la infección, sin tratamiento alguno. Así mismo, es seguro pensar que los cánceres relacionados con VPH son una enfermedad prevenible o de fácil diagnóstico en estadios tempranos.
Dentro de los VPH hay varias familias, los que se asocian a progresión a cáncer que se denominan oncogénicos o de alto riesgo y los que no, que se denominan de bajo riesgo. A estas familias en el lenguaje médico se les denomina serotipos y han sido identificados más de 200 relacionados con la patología del tracto genital femenino y masculino, de los cuales los serotipos de bajo riesgo más comunes en nuestro medio son 6 y 11 y los de alto riesgo 16 y 18.
La principal vía de transmisión identificada ha sido la sexual, esto incluye sexo genito-genital, oro-genital y ano-genital, pero también se ha encontrado transmisión por compartir juguetes sexuales y de madre a hijo durante el parto vaginal.
Una exposición constante
Todos los seres humanos una vez iniciamos vida sexual estamos estrechamente expuestos a contraer la infección por el virus del papiloma humano. Si bien es cierto, que como dije anteriormente el virus cura espontáneamente en un gran número de pacientes, la frecuencia de lesiones cervicales preinvasoras y el cáncer de cérvix aumentó en los últimos 2 años.
En Colombia, se esperaba según el comportamiento en los últimos 10 años, para el 2022 una incidencia de 7 por 100.000 habitantes, sin embargo, en el 2020 según Globocan, el centro más importante de estadísticas en cáncer a nivel mundial, la incidencia se estimó en 14.9 x 100.000 y la mortalidad paso de 5.7 x 100.000 a 7.4 x 100.000. De los 60355 casos de cáncer diagnosticados en el país, 4742 corresponden a cérvix, ocupando el tercer lugar en frecuencia después de mama y colon.
¿A qué se debe este incremento? Es la pregunta que todos nos hacemos. Aquí intervienen muchos factores, pero el más agravante fue la pandemia Covid-19 que cambió el curso de todos los programas de promoción y prevención. Y sí, el cáncer de cuello uterino o sus lesiones precursoras, pueden detectarse tempranamente con unas pruebas que se denominan de tamizaje.
En este grupo está la citología convencional, la citología en base liquida y el test de serotipificación de VPH. Las tres son inocuas, sencillas y disponibles en los laboratorios de patología, aunque también pueden ser tomadas por ginecólogos, e incluso por personal médico y de enfermería, citólogos (as) y bacteriólogos (as) en la consulta de del primer nivel de atención.
Las tres son efectivas, siendo la citología convencional y la base liquida las indicadas para detectar las lesiones que produce la infección por el virus y el test de serotipificación o genotipificación, que tipo de virus tiene el paciente aún sin lesiones evidentes. Según Minsalud, para el 2020 la prueba inicial de tamizaje en nuestro país para las mujeres mayores de 30 años sería el test de serotipificación, si resultaba anormal, entonces estaría indicada la citología. De lo contrario, este test se repetiría en 5 años. Sin embargo, los recursos destinados para las implementaciones en todo el país de esta prueba fueron destinados a lo requerido para la emergencia sanitaria en salud por la pandemia por lo que esta propuesta fue aplazada, muy a pesar que en las guías aparecen recomendadas desde el 2014.
Para finalizar, no existen contraindicaciones absolutas para este tipo de pruebas de tamizaje. Dentro de las recomendaciones están no tener relaciones sexuales, aplicación de cremas vaginales, duchas, productos cosméticos o de lubricación 24 horas antes, ojalá no durante los días del máximo sangrado de la menstruación y con historia de menos de 14 días con Covid-19 o en contacto estrecho. Es importante en casos de mujeres embarazadas, pacientes histerectomizadas o pacientes mayores de 69 años se consulte al médico para analizar si es pertinente realizarlas o no.
Katherine Redondo De Oro, Médica patóloga CENDIPAT